반응형
안녕하세요!
응급실 간호사
밥스토리의 밥삼촌입니다!


ACLS는 심정지와 기타 심각한 심혈관계 응급상황에서 의료진이 표준화된 지침에 따라 생존율을 높이기 위해 수행하는 고급 소생술입니다.
1. 초기 평가 및 기본 소생술(BLS)
- 반응 확인
- 환자의 의식 및 반응 여부를 확인합니다.
- 반응이 없으면 주변에 도움을 요청하며, 즉시 CPR 시작 준비를 합니다.
- 호흡 및 맥박 확인 (10초 이내)
- 가슴의 움직임, 숨소리, 맥박을 확인합니다.
- 정상적인 호흡과 맥박이 없으면 즉시 심폐소생술(CPR)을 시작합니다.
- 고품질 CPR 수행
- 가슴 압박:
- 속도: 분당 100~120회.
- 깊이: 약 5~6cm.
- 압박 후 완전한 이완을 보장합니다.
- 인공호흡:
- 가슴이 상승하는 정도로 2회의 인공호흡을 제공합니다.
- 가슴 압박과 인공호흡은 30:2 비율로 진행합니다.
- 가슴 압박:
- 자동제세동기(AED) 사용
- AED를 신속히 연결하여 리듬 분석을 수행합니다.
- 필요한 경우 제세동을 실시하고, 즉시 CPR을 재개합니다.
2. 고급 심정지 관리(ACLS)
- 심정지 리듬 분석
- 심전도 모니터를 사용하여 리듬 유형을 신속히 평가합니다. 리듬 분석 결과에 따라 관리 방법이 달라집니다:
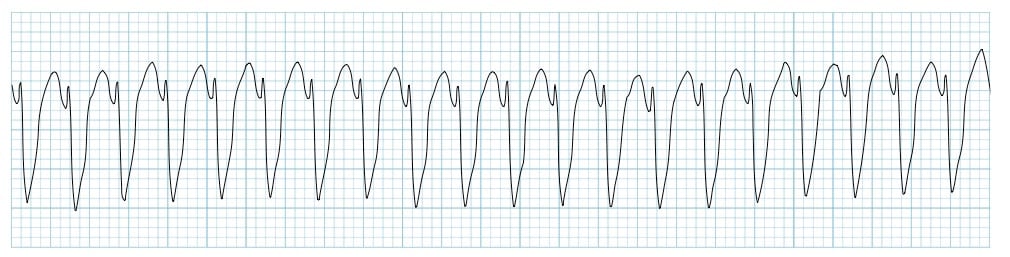
- 제세동 가능 리듬: 심실세동(VF), 무맥성 심실빈맥(pVT).
- 비제세동 리듬: 무수축(Asystole), 무맥성 전기활동(PEA).
- 분석 도중에도 고품질 CPR은 지속되어야 합니다.
- 심전도 모니터를 사용하여 리듬 유형을 신속히 평가합니다. 리듬 분석 결과에 따라 관리 방법이 달라집니다:
- 제세동 가능 리듬(VF/pVT) 관리
- 제세동 수행
- 에너지 설정: Biphasic 120~200J (장비 매뉴얼에 따라 조정), Monophasic의 경우 360J.
- 제세동 후 즉시 CPR 재개(중단 없이 2분간 수행).
- 리듬 재분석은 2분 후 시행.
- 약물 투여
- 첫 번째: 에피네프린(Epinephrine) 1mg IV/IO, 3~5분 간격으로 반복.
- 두 번째: 아미오다론(Amiodarone) 300mg IV/IO, 필요 시 150mg 추가 투여.
- 리도카인(Lidocaine)을 아미오다론의 대체 약물로 사용할 수 있습니다(용량: 1~1.5mg/kg IV/IO).
- 제세동과 약물 투여 반복
- 매 2분마다 CPR 중단 없이 리듬을 평가하고 제세동 및 약물 투여를 반복합니다.
- 제세동 수행
- 비제세동 리듬(Asystole/PEA) 관리
- CPR을 중단 없이 지속하며 리듬을 분석합니다.
- 약물 투여: 에피네프린(Epinephrine) 1mg IV/IO, 3~5분 간격으로 반복.
- 가역적 원인 탐색 및 치료 (H’s and T’s)
- H:
- Hypovolemia(저혈량): 수액 또는 혈액 투여.
- Hypoxia(저산소증): 산소 공급 및 기도 확보.
- Hydrogen ion (Acidosis, 산증): 중탄산나트륨 투여 고려.
- Hypo-/Hyperkalemia(저/고칼륨혈증): 칼륨 또는 칼슘 투여.
- Hypothermia(저체온증): 체온 조절.
- T:
- Tension pneumothorax(긴장성 기흉): 즉각적인 흉관 삽입.
- Tamponade (cardiac, 심장 압전): 심막천자 시행.
- Toxins(독소): 특정 해독제 투여.
- Thrombosis (pulmonary/coronary, 혈전): 폐색전증 치료 또는 관상동맥 개입.
- H:
- CPR 품질 유지
- 최소한의 중단으로 지속적인 고품질 가슴 압박.
- 가슴 압박과 인공호흡 비율(30:2)을 준수하거나 기도 확보 후 지속적인 압박 제공.
3. 심정지 후 관리(Post-Cardiac Arrest Care)
- 심혈관 안정화
- 혈압 유지: 평균 동맥압(MAP)을 65mmHg 이상으로 유지하여 주요 장기의 적절한 관류를 보장합니다.
- 바소프레서(노르에피네프린 또는 도파민)를 사용하여 혈압을 조절.
- 수액 치료: 탈수 및 저혈압 교정을 위해 크리스탈로이드(예: Normal Saline) 또는 콜로이드 용액을 정맥으로 투여.
- 혈압 유지: 평균 동맥압(MAP)을 65mmHg 이상으로 유지하여 주요 장기의 적절한 관류를 보장합니다.
- 기도 관리 및 산소화
- 산소 포화도(SpO2): 92~98%로 유지하여 과도한 산소 공급을 피합니다.
- 이산화탄소 분압(PaCO2): 35~45mmHg 범위로 유지하여 과호흡 또는 저환기를 방지합니다.
- 기도 확보: 필요시 기도 삽관 및 기계적 환기 시행.
- 목표 체온 관리(Targeted Temperature Management, TTM)
- 신경학적 손상을 예방하기 위해 체온을 32~36°C로 유지.
- 저체온 요법은 심정지 후 24~48시간 동안 지속하며, 발열은 적극적으로 억제합니다.
- 체온 조절 장치를 사용하거나 물리적 방법(냉각 담요, 차가운 수액 주입)을 활용.
- 신경학적 평가
- 의식 회복 여부: 환자가 자발적으로 눈을 뜨거나 명령에 반응하는지 확인.
- EEG(뇌파 검사): 발작 활동 여부 확인.
- 뇌 영상: CT 또는 MRI를 통해 저산소성 뇌손상의 정도 평가.
- 기타 치료 요소
- 혈당 조절: 고혈당 및 저혈당을 예방하기 위해 혈당을 140~180mg/dL 범위로 유지.
- 감염 관리: 패혈증 또는 폐렴 예방을 위해 항생제 치료 고려.
- 심장 기능 평가: 심장 초음파를 통해 심장 기능 및 구조적 이상 확인.
4. 약물 요약
- 에피네프린(Epinephrine)
- 용량: 1mg IV/IO, 3~5분 간격으로 반복.
- 적응증: 모든 심정지 리듬에서 필수 약물로 사용되며, 혈관 수축을 유도해 관류 압력을 증가시킴.
- 아미오다론(Amiodarone)
- 용량: 초기 300mg IV/IO, 필요 시 150mg 추가.
- 적응증: 제세동에도 반응하지 않는 VF 및 pVT에서 항부정맥 효과를 나타냄.
- 기전: 나트륨, 칼륨, 칼슘 채널을 차단하여 심근 재분극과 흥분성을 조절.
- 리도카인(Lidocaine) (아미오다론 대체 가능)
- 용량: 초기 11.5mg/kg IV/IO, 필요시 0.50-75mg/kg 추가.
- 적응증: VF 및 pVT에서 아미오다론 대체 약물로 사용 가능.
- 주의사항: 고용량에서 신경 독성이 발생할 수 있으므로 모니터링 필수.
- 아데노신(Adenosine)
- 용량: 초기 6mg 빠르게 IV/IO 투여, 필요 시 12mg 반복.
- 적응증: 심실상성빈맥(SVT)의 급성 치료에 사용.
- 기전: AV 노드에서 전기적 전도 차단을 유발하여 정상 리듬 복구.
- 바소프레신(Vasopressin)
- 용량: 20단위 IV 1회.
- 적응증: 에피네프린의 대체 약물로 사용 가능.
- 기전: 비선택적 혈관 수축을 통해 심장 관류 압력을 증가.
- 도파민(Dopamine)
- 용량: 2~20mcg/kg/min IV로 지속 주입.
- 적응증: 저혈압 및 쇼크 상태에서 혈압 및 심박출량 개선.
- 아트로핀(Atropine)
- 용량: 0.5mg IV, 3~5분 간격으로 반복, 최대 3mg.
- 적응증: 서맥 치료.
- 기전: 부교감신경 억제를 통해 심박수 증가.
5. 주요 고려사항
- 의사소통 및 팀워크
- ACLS는 다학제 팀 기반 접근법으로, 명확한 의사소통과 역할 분담이 중요합니다.
- 팀 리더는 각 팀원의 역할을 지정하고, 명확하고 간결한 지시를 전달해야 합니다.
- 팀원들은 주어진 역할을 정확히 수행하며, 닫힌 루프 커뮤니케이션(Closed-loop communication)을 통해 명령이 올바르게 이행되었음을 확인해야 합니다.
- 긴급 상황에서는 우선순위를 설정하여 환자의 생명 유지와 최적의 치료를 위한 의사결정을 빠르게 내립니다.
- 장비 준비 및 사용 숙련도
- AED, 심전도 모니터, 기도 관리 장비, 약물 주입기 등 모든 응급 장비가 즉시 사용할 수 있는 상태인지 점검해야 합니다.
- 팀원들은 각 장비의 사용법과 문제 해결 방법에 숙달되어 있어야 합니다.
- 정기적인 장비 점검과 유지 관리를 통해 비상시 장비 작동 불능 상황을 예방합니다.
- 정기적 훈련 및 시뮬레이션
- ACLS 기술과 알고리즘은 정기적인 훈련과 시뮬레이션을 통해 유지되어야 합니다.
- 실제 사례 기반의 시뮬레이션은 팀워크와 문제 해결 능력을 강화하는 데 유용합니다.
- 새로운 가이드라인이나 변경 사항이 있을 경우 이를 반영한 훈련이 필요합니다.
- 가이드라인 준수와 업데이트
- ACLS 가이드라인은 최신 연구와 임상 데이터를 바탕으로 주기적으로 업데이트됩니다.
- 팀원들은 최신 ACLS 지침을 숙지하고 이를 임상 현장에 적용할 수 있어야 합니다.
- 새로운 권장사항이나 변경 사항은 팀 전체가 공유하고 실행 방안을 논의합니다.
- 스트레스 관리
- 응급 상황에서 높은 스트레스는 의사결정과 팀워크에 부정적인 영향을 미칠 수 있습니다.
- 알고리즘을 따르고 역할을 명확히 분배함으로써 스트레스를 줄이고 효율적인 대처를 가능하게 합니다.
- 필요시 응급 상황 종료 후 팀 전체의 디브리핑(Debriefing)을 통해 문제점과 개선점을 논의합니다.
반응형
'임상공부' 카테고리의 다른 글
| 독감(Influenza)에 대한 모든것 (0) | 2025.01.20 |
|---|---|
| E-tube에 normal saline으로 toileting을 하는 이유 (0) | 2025.01.20 |
| 클로스트리디움 디피실리균 감염(Clostridium difficile Infection, CDI): 정의, 원인, 증상, 진단, 치료 및 예방 가이드 (0) | 2025.01.20 |
| 반코마이신 내성 황색포도알균 감염(Vancomycin-Resistant Staphylococcus aureus, VRSA): 정의, 원인, 증상, 진단, 치료 및 예방 가이드 (0) | 2025.01.19 |
| 카바페넴 내성 장내세균감염(CRE): 정의, 원인, 증상, 진단, 치료 및 예방 가이드 (0) | 2025.01.19 |



